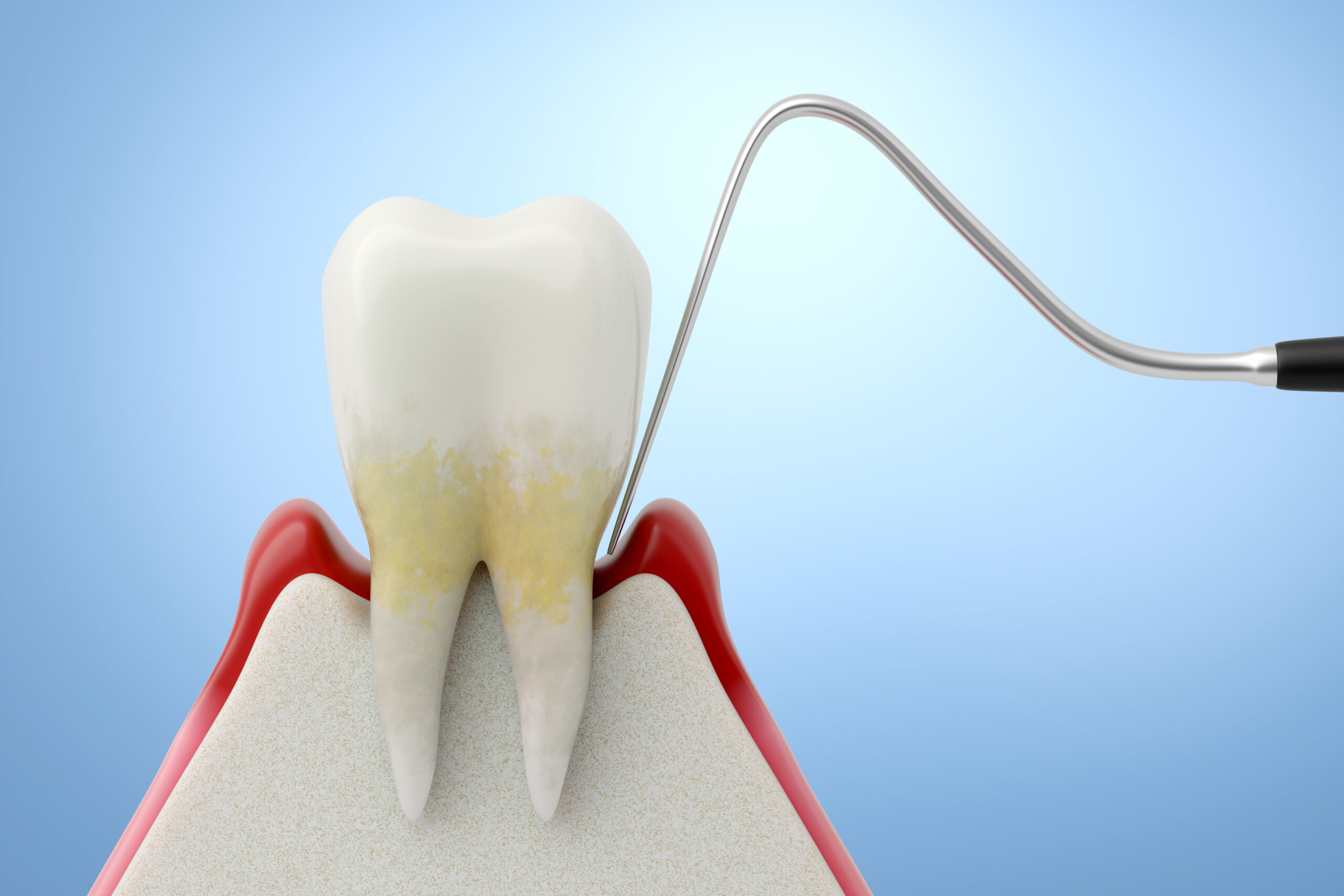
「歯周病が進行していると言われた」「このままだと抜歯と言われたが、できれば歯を残したい」というご相談は少なくありません。
近年は、歯周病の基本治療だけでなく、歯周再生療法や外科的処置、マイクロスコープや専用機器を用いた高度なクリーニングにより、重症歯周病でも歯を守れる可能性が広がってきています。
この記事では、専門性の高い歯周治療の考え方と代表的な最新技術を、日本歯周病学会認定歯科衛生士が解説します。
目次
なぜ重症歯周病に「再生療法」や外科治療が必要になるのか
歯周病は、歯そのものではなく、歯を支える骨(歯槽骨)や歯肉が炎症で徐々に溶けてしまう病気です。
軽度〜中等度であれば、歯石除去やプラークコントロールなどの基本治療で炎症が改善し、進行を止められることも少なくありません。しかし、進行した重症歯周病では、
– 歯ぐきの深い中に歯石や細菌が残りやすい
– 歯を支える骨が大きく失われている
– 歯周ポケットが深く、通常のクリーニングでは届きにくい
といった問題が生じます。
こうした状態では、基本治療だけでは限界があり、
– 外科的に歯肉を開いて深部の汚れを直接取り除く
– 失われた骨や歯周組織の再生を図る
といった「歯周外科手術」や「歯周組織再生療法」が必要になることがあります。
歯周病専門医・認定医が関わる治療の意義
歯周病専門医・認定医とは
歯周病専門医・認定医は、歯周病治療に関する一定の研修・症例経験・試験などを経て、日本歯周病学会などの学会から資格認定を受けた歯科医師を指します。
重症例や再発を繰り返すケース、全身疾患を伴う症例では、こうした専門医・認定医の関与が治療の質や予後の安定に直結しやすくなります。
専門医が診ることで変わるポイント
– 歯周病の重症度やリスク因子(喫煙・糖尿病・咬合力など)の精密評価
– 部位ごとの予後(残せる歯・抜歯が妥当な歯)の見極め
– 再生療法・外科治療を行うかどうかの適応判断
– インプラントなど他の選択肢と比較したうえでの治療計画立案
これにより、「無理に残してトラブルを繰り返す歯」なのか、「今手をかければ長期的に残せる見込みがある歯」なのかを、根拠をもって判断しやすくなります。
歯周再生療法の基本:どのような仕組みで骨や組織を再生させるのか
歯周再生療法とは、歯周病によって失われた骨や歯根膜などの歯周組織を、可能な範囲で再生させることを目指す治療です。すべてのケースに適応できるわけではありませんが、適切な条件がそろえば、抜歯を回避できる可能性を高めることができます。
代表的な再生療法の種類
– エナメルマトリックス由来タンパク(エムドゲインなど)を用いた再生療法
歯の発生過程で関わるタンパク質を応用し、歯根面に塗布することで、歯周組織の再生を促すことを目指す治療です。
– 成長因子(PDGFなど)を用いた再生療法
骨や組織の再生を促す成長因子を、骨補填材と組み合わせて使用する方法です。
– GTR法(組織再生誘導法)
特殊な膜でスペースを確保し、歯周組織が再生しやすい環境を作ることで、失われた骨の再生を図る方法です。
いずれも、「深い骨欠損の形態」「患者さんの全身状態」「清掃状態」など、さまざまな条件を満たしていることが成功の前提となります。
再生療法が適しているケース・難しいケース
– 適していることが多いケース
– 歯根の一部に限局した垂直性の骨欠損がある
– 歯根分岐部病変(奥歯の歯の根の分かれ目)の特定のタイプ
– 喫煙や重度糖尿病などのリスク因子が十分にコントロールされている
– 難しいケース
– 歯が大きく揺れている、歯根破折がある
– 骨の欠損が広く浅い(水平的な骨吸収が主体)
– 全身状態や口腔衛生状態が不良で、感染リスクが高い
どの歯にどの再生療法が適応できるかは、専門医による詳細な診査・説明が不可欠であり、「専門家に確認が必要」な領域です。
重症歯周病に対する外科的治療とマイクロスコープの活用

歯周外科手術の目的と種類
歯周外科手術は、主に次のような目的で行われます。
– 歯ぐきを開いて、深い歯周ポケット内部の歯石・感染組織を直接除去する(フラップ手術)
– 根面の形態を整え、プラークが付きにくい環境を作る
– 再生療法の前処置として、感染源を徹底的に取り除く
重症歯周病では、見えない深部に歯石や細菌が残ると再発リスクが高いため、外科的に目で確認しながらクリーニングすることが重要になります。
マイクロスコープを用いた歯周治療
歯科用マイクロスコープ(顕微鏡)を用いること
– 歯根の表面や歯石の付着部位を高倍率で確認できる
– 歯根の分岐部や細かい形態に沿って、より精密にクリーニングできる
– 再生材や膜を扱う際に、繊細な操作が行いやすい
といったメリットが得られます。
肉眼やルーペだけでは見落としやすい細かな段差・歯石・根面の亀裂などを確認できるため、
– 感染源の取り残しを減らせる
– 再生療法の成功率向上に寄与する可能性がある
と考えられています。
ただし、マイクロスコープを使っているからといって必ず成功するわけではなく、術者の経験・診断力、患者さん側の清掃状態・生活習慣など、多くの要素が結果に影響します。
高度なクリーニングと「チーム医療」による歯周病対策

歯科衛生士による専門的なクリーニング
重症歯周病の治療・維持には、歯科衛生士による専門的なクリーニング(PMTCやメインテナンス)が不可欠です。
– 歯周ポケット内のプラーク・バイオフィルムの除去
– 噛み合わせやブラッシング圧による擦過傷のチェック
– メインテナンス間隔の調整(3か月〜6か月など)
といった継続的な管理により、外科処置や再生療法で整えた環境を長期的に維持しやすくなります。
チーム医療としての歯周病治療
重症歯周病では、
– 歯周病専門医・認定医
– 一般歯科医
– 歯科衛生士
– 必要に応じて口腔外科医、インプラント担当医
などが連携する「チーム医療」が重要になります。
具体的には、
– 歯周病の炎症コントロールと、保存可能な歯の見極め
– 動揺の大きい歯への補綴・連結処置のタイミング
– インプラントを併用する場合の位置決め・骨造成との連携
– 全身疾患(糖尿病・心血管疾患・喫煙など)との関係を踏まえた管理
といった点を、チームで共有しながら計画的に治療を進めます。
これにより、「とりあえずその場しのぎで治療を繰り返す」のではなく、「長期的に口腔全体のバランスを整える」視点から治療が組み立てられます。
まとめ
重症歯周病では、基本的なクリーニングだけでは限界があり、「歯周再生療法 専門」「重症歯周病 外科」「マイクロスコープ 歯周治療」といった高度な治療が必要になるケースがあります。
歯周病専門医・認定医が関与することで、どの歯が残せるか・どの部位に再生療法が適応できるか・どこで抜歯やインプラントを検討すべきかといった判断を、より精密に行いやすくなります。
一方で、再生療法や外科的治療はすべての歯に適応できるわけではなく、成功のためには患者さん自身のプラークコントロール・禁煙・全身疾患の管理などが欠かせません。
「抜歯と言われたが、本当にほかの選択肢はないのか知りたい」「今ある歯をできるだけ長く残したい」という場合は、歯周病認定医・専門医が在籍し、マイクロスコープやチーム医療による歯周治療を行っている歯科医院でセカンドオピニオンを受けてみるのも一つの方法です。
専門的な診断と、自身の生活習慣の見直しを組み合わせることで、重症歯周病であっても「できるだけ歯を残す」可能性を高めていくことができます。